
Esta obra está bajo una Licencia Creative Commons Atribución-NoComercial 4.0 Internacional.
Esmeralda Campoverde
Tabla de Contenidos
Introducción
Durante el embarazo el feto se encuentra vinculado a su madre a través del cordón umbilical que se conecta a la placenta, órgano que se desarrolla y se implanta dentro del útero durante la gestación.
La placenta primitiva se forma durante la segunda semana. A medida que el blastocisto penetra en el endometrio más y más de su trofoblasto entra en contacto con los tejidos endometriales. Resultado de esto, la diferenciación del trofoblasto continúa hasta que la pared del blastocisto está compuesta de dos estratos completos de citotrofoblasto y sincitiotrofoblasto cuando la capa de sincitiotrofoblasto se dilata, se desarrollan lagunas que pronto se llenan con sangre materna, residuos celulares y secreciones glandulares. Este material provee nutrición para el embrión. Las lagunas se fusionan para formar redes lagunares. Mientras que el sincitiotrofoblasto erosiona los vasos sanguíneos endometriales, la sangre materna fluye hacia dentro y fuera de éstas y establece una circulación útero-placentaria primitiva. El embrión recibe oxígeno y nutrientes de la sangre materna y elimina su bióxido de carbono y productos de desecho hacia la misma. A finales de la segunda semana migran los cordones de citotrofoblasto hacia el sincitotrofoblasto para formar las vellosidades coriónicas primarias.
Durante la tercera semana, el mesodermo extraembriónico del corion invade los centros de citotrofoblasto de los vellos primarios, y forma vellosidades coriónicas secundarias. Estos vasos, pronto se unen para formar una red capilar arteriovenosa. Las arterias y venas de las vellosidades coriónicas pronto se conectan con los vasos sanguíneos del corion, el tallo de la conexión (futuro cordón umbilical y el embrión).
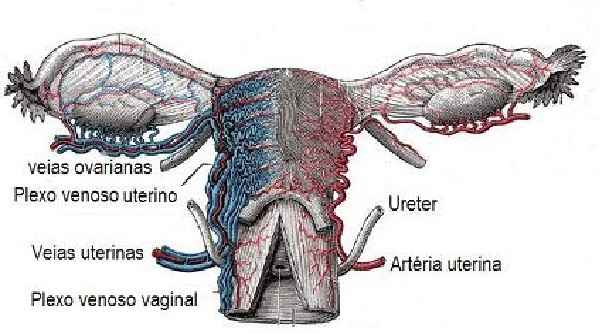
Circulación Útero Placentaria
La circulación útero-placentaria es un sistema hemocorioendotelial, es decir que, la sangre materna irriga directamente el sincitiotrofoblasto, sin embargo, la sangre fetal está separada de la materna por el endotelio de los capilares que recorren los espacios intervellosos, las arterias espirales son perpendiculares a la pared uterina, pero las venas son paralelas, disposición que facilita el cierre de las venas durante una contracción uterina y evita que se “comprima” la esencial sangre de la madre del espacio intervelloso a través de las arterias.
La sangre de la madre ingresa en el espacio intervelloso en forma de chorros producidos por la presión arterial, por lo que la sangre ingresa en corrientes pequeñas hacia la placa coriónica hasta que el pico de presión se reduce, en este momento se produce una dispersión lateral de la sangre el ingreso continuo de sangre arterial ejerce presión sobre el contenido del espacio intervelloso, e impulsa la sangre hacia puntos de salida en la placa basal, desde donde se drena por las venas uterinas.
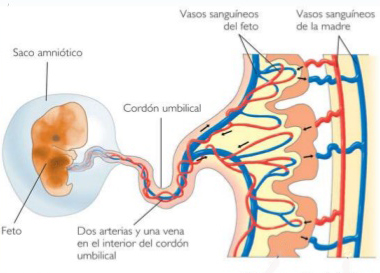
Arborización Útero Placentaria
La arteria ilíaca primitiva se bifurcará dando origen a dos ramas; la arteria ilíaca interna y la arteria ilíaca externa, la arteria iliaca interna generara ramas intra pelvianas viscerales donde surgirán las dos arterias uterinas, derecha e izquierda, las cuales recorren lateralmente al útero en forma ascendente en el ligamento ancho, anastomosándose con la arteria ovárica. En este recorrido dan origen a las arterias arqueadas o arciformes que pasan medialmente y penetran el miometrio. Las arterias arciformes se dividen casi inmediatamente en ramas anteriores y posteriores, recorren en círculo entre el tercio medio y externo del miometrio y se anastomosan con ramas del lado opuesto en la línea media, durante su recorrido, las arterias arciformes van a dar origen a las arterias radiales que se dirigen directamente hacia el lumen uterino.
Cerca de la unión endometrio-miometrio, la arteria radial da ramas laterales rectas que irrigan el miometrio y la parte basal del endometrio, de modo tal que en el embarazo el desarrollo decidual es dependiente de estos vasos sanguíneos, la arteria radial dentro del endometrio basal y funcional da origen a la arteria espiral, que tiene forma helicoidal. Al llegar al lumen uterino se divide en varias ramas pequeñas que siguen un curso recto antes de terminar en el plexo capilar, justo debajo del epitelio endometrial, dando irrigación al endometrio y a las glándulas uterinas (Geneser, 2012; Di Fiore, 2015; González, 2006; Pacheco, 2006)
Útero
El útero es un órgano hueco que se sitúa en el centro de la cavidad pélvica, entre la vejiga urinaria y el recto. Tiene forma de pera, con la cara ancha hacia arriba; pesa 40-50 g mide aproximadamente 8 cm de longitud, 5 cm de anchura y 2 a 2.5 cm de espesor. El útero está formado por dos regiones:
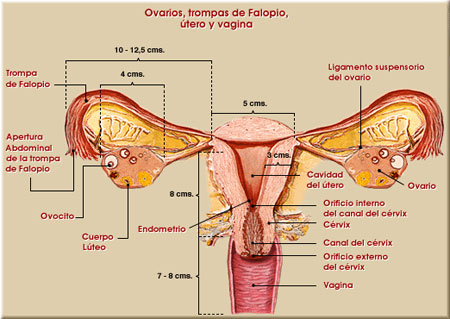
– El cuerpo uterino o parte superior: al que se unen en su porción superior las trompas de Falopio. Por encima del nivel en el que se unen las trompas de Falopio se encuentra una prominencia denominada fondo.
Fondo: es la parte más ancha del órgano, su borde lateral forma los cuernos del útero, donde se unen las trompas uterinas.
Istmo: se encuentra entre el cuerpo y el cuello, tiene aproximadamente 1 cm.
– Cuello o cérvix: corresponde al tercio inferior, mide de 8 a 12 cm por 2 a 2,5 cm, es un conducto cilíndrico que pone en comunicación la cavidad uterina con la vaginal. Tiene una porción supravaginal: se halla por encima de la vagina, fija dentro del tejido conectivo subperitoneal; y una porción vaginal: es la porción del cuello que se proyecta hacia la vagina y que está cubierta por epitelio vaginal. Presenta en su centro el orificio externo del útero, que es la apertura externa del conducto del cuello del útero.
Histológicamente, el útero está recubierto por tres capas:

– Serosa o perimetrio: corresponde al peritoneo parietal y recubre todo excepto el cérvix.
– Miometrio: está formado por una pared muy gruesa de músculo liso constituida por tres capas: una capa externa de fibras longitudinales, una capa media plexiforme en la que predominan las fibras circulares y en su porción más profunda las fibras longitudinales y los vasos sanguíneos, y una capa interna donde predominan las fibras longitudinales. A nivel del cuello del miometrio las células musculares lisas tienden a formar bandas circulares.
– Endometrio o mucosa: es una capa mucosa más interna, en el cuerpo está constituido por glándulas tubulares simples, revestidas por epitelio cilíndrico ciliado y contorneadas por estroma. Esta mucosa sufre modificaciones en el curso del ciclo menstrual: 1) Se exfolia y sangra en el momento de la menstruación, 2) Da inserción a la placenta durante el embarazo.
Se distinguen dos capas:
- El endometrio funcional: es una capa más superficial que se desprende en cada ciclo menstrual debido a la acción hormonal de los ovarios: estrógeno y progesterona.
- El endometrio basal: es una capa situada inmediatamente por debajo de la anterior y que es la encargada de regenerar la anterior cada vez que se desprende.
La función principal del útero es la gestación, ya que facilita la implantación del óvulo fecundado en la trompa, el crecimiento del embrión y su posterior expulsión durante el parto (Latarger,2005).
Placenta
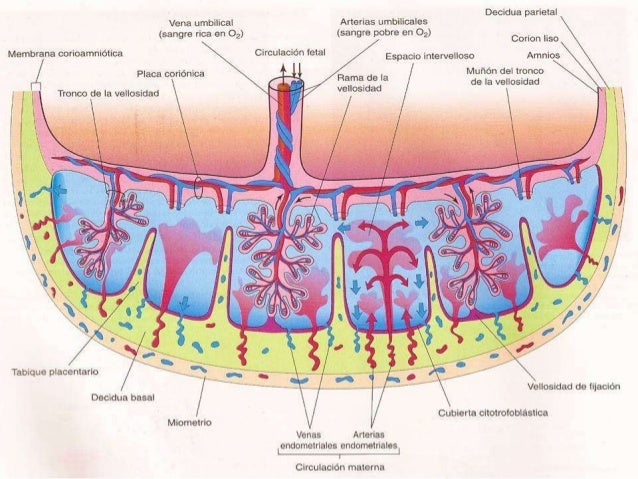
En la conformación de la placenta participan estructuras maternas y fetales que se integran alrededor de las lagunas trofoblásticas, por parte de la madre la estructura que participa es la decidua basal, el estroma de esta conforma una lámina denominada decidua basilar que es una zona que no es afectada por la invasión ovular y está constituida por células voluminosas con abundantes lípidos y glucógeno que constituyen una barrera de protección a los tejidos maternos de la invasión del ovocito. Por parte del ovocito, la estructura que participa es el sincitiotrofoblasto que, por ser invasor, lleva a la diferenciación de las lagunas trofoblásticas que quedaran limitadas a la zona en que se desarrolla la decidua basal y el corion frondoso.
Este corion participa en la organización de la placenta emitiendo proliferaciones celulares que invaden los espacios y recubren la superficie lacunar. La invasión trofoblástica de la decidua se realiza en forma de vellosidades coriónicas. A medida que la placenta madura, las vellosidades troncales tempranas, cortas y gruesas se ramifican, para formar vellosidades progresivamente más pequeñas. Cada una de las vellosidades principales y sus ramificaciones constituye un cotiledón, que contiene una arteria Coriónica y una vena coriónica (Palomero, 2000).
Constituye además de ser el órgano de unión entre la madre y el feto; el órgano materno que permitirá la nutrición del producto para su correcta formación y desarrollo, altamente vascularizado; permite el intercambio de sustancias entre el torrente sanguíneo materno y el torrente sanguíneo fetal.
Facilita la inmunotolerancia a la gestación es decir para que el feto no sea rechazado como un cuerpo extraño.
Es una barrera no totalmente selectiva, sirve además para el intercambio de productos metabólicos y gaseosos.
Formará hormonas importantes entre las que se encuentran, la progesterona, los estrógenos, gonadotrofinas y somatotropina, a la vez se transmiten anticuerpos.
La placenta la tiene la forma de un disco aplanado o “torta” de 15 a 20 cm de diámetro y 2cm de espesor, de tejido blando, esponjoso y rugoso a causa de la decidua, presenta abultamientos periféricos que constituyen los cotiledones.
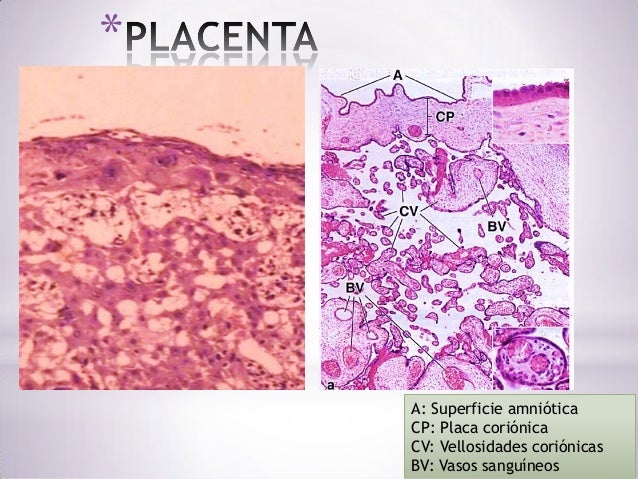
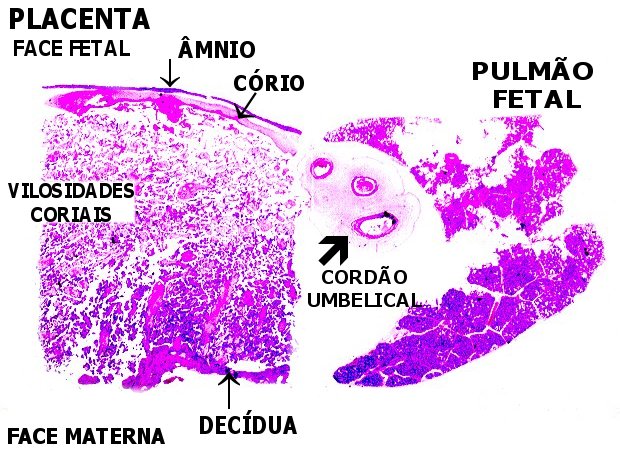
Compuesta por:
Porción materna: Formada por la caduca (mucosa) uterina, decidua basal, esta cara convexa de la placenta va a estar íntimamente adherida a la pared uterina
Porción fetal: Formada por la lámina coriónica, en esta cara cóncava lisa que esta tapizada por el amnios se encuentra la conexión con el cordón umbilical.
Los bordes de la placenta se continuarán con el corión, esta placenta se va a insertar en el fondo del útero generalmente en la región posterior.
Descripción Histológica De Los Vasos Sanguíneos Constituyentes en la Circulación Útero-Placentaria
Arterias Iliacas
Arteria Iliaca Primitiva o Común
Es un tipo de arteria conductora elástica, corresponde a una rama terminal procedente de la Aorta ,estructurada histológicamente por una túnica o capa intima de endotelio, es decir epitelio simple de células planas que está asentada sobre una membrana basal, una delgada capa de tejido conectivo laxo (subendotelio) y algunas células musculares lisas, en su túnica media está compuesta por muchas láminas de fibras elásticas entre las que se ubican células musculares lisas de disposición concéntrica y por ultimo una túnica adventicia delgada de tejido conectivo laxo (Welch, 2014; Di Fiore, 2001; Latarger, 2005).
Arteria Iliaca Interna o pélvica
Es un tipo de arteria elástica ya que es rama directa de la arteria iliaca común, tiene las características propias que delatan a una arteria de este tipo; estructurada histológicamente por una túnica o capa intima de endotelio, es decir epitelio simple de células planas que está asentada sobre una membrana basal, un subendotelio;( una delgada capa de tejido conectivo laxo )y algunas células musculares lisas, en su túnica media está compuesta por muchas láminas de fibras elásticas entre las que se ubican células musculares lisas de disposición concéntrica y por ultimo una túnica adventicia delgada de tejido conectivo laxo (Welch, 2014; Di Fiore, 2001; Latarger, 2005).
Arteria Uterina
Esta arteria corresponde a una rama de la arteria iliaca interna, pero a diferencia de la anterior, ésta es de tipo muscular, estructurada histológicamente por 3 túnicas; en su túnica intima relativamente más delgada que la arteria elástica presenta un endotelio sostenido sobre una membrana basal, un subendotelio de tejido conectivo denso con fibras elásticas que en el límite se fenestrarán formando una lámina elástica interna bien definida, seguida de una túnica media compuesta por varias capas de células musculares lisas rodeadas de fibras elásticas y colágenas relativamente escasas y una túnica adventicia de tejido conectivo fibroelástico que posee vasa vasorum,,vasos linfático y nervios
Su estructura se debe a que esta arteria será la encargada de distribuir el flujo sanguíneo hacia el estroma uterino y esto justifica que sea de tipo muscular.
Arteria Arciforme
Las arterias arciformes son ramas de la arteria uterina que rodean a la pared del útero , estás estarán encargadas de distribuir el flujo sanguíneo a nivel del miometrio e iniciando la penetración para la distribución en el endometrio debido a esta función se justifica que sean arterias de tipo muscular, estructurada histológicamente por 3 túnicas; en su túnica intima presenta un endotelio sostenido sobre una membrana basal, un subendotelio de tejido conectivo denso con fibras elásticas que en el límite se fenestrarán formando una lámina elástica interna bien definida, seguida de una túnica media compuesta por varias capas de células musculares lisas rodeadas de fibras elásticas y colágenas relativamente escasas y una túnica adventicia de tejido conectivo fibroelástico que posee vasa vasorum,,vasos linfático y nervios (Di Fiore, 2001; Ross,2007; Flores, 2015; Sobotta, 2014; Gartner, 2011).
Arteria Radial
Las arterias radiales se forman por una anastomosis de las arterias arciformes, estas se van a encargar de distribuir el flujo sanguíneo en el endometrio, debido a esta función que cumplen se justifica que sean arterias de tipo muscular con la siguiente estructura; 3 túnicas, en su túnica intima presenta un endotelio sostenido sobre una membrana basal, un subendotelio de tejido conectivo denso con fibras elásticas que en el límite se fenestrarán formando una lámina elástica interna bien definida, seguida de una túnica media compuesta por varias capas de células musculares lisas rodeadas de fibras elásticas y colágenas relativamente escasas y una túnica adventicia de tejido conectivo fibroelástico que posee vasa vasorum,,vasos linfático y nervios (Di Fiore, 2001; Ross,2007; Flores, 2015; Sobotta, 2014; Gartner, 2011).
Arteria Basal
Las arterias basales son ramas terminales de la arteria radial; de calibre pequeño es decir corresponden a una arteriola, éstas controlarán el flujo sanguíneo por resistencia periférica hacia las redes capilares, debido a esta función que cumplen se justifica que sea arteriola ; de estructura histológica con tres túnicas; en su túnica íntima presenta un endotelio asentado sobre una membrana basal por fuera de esta fibras elásticas que pueden o no llegar a formar una lamina elástica interna , en su túnica media presenta una gruesa capa de fibras musculares lisas en disposición helicoidal, y una túnica adventicia delgada de tejido conectivo laxo (Ross,2007), (Eynard,2008), (Di Fiore,2001), (Garner,2011),(Kṻhnel, 2005).
Arteria Helicoidal o Espiral
Las arterias helicoidales son ramas de la arteria radial a nivel del tercio miometrial que siguen, un recorrido en forma de espiral, por su origen corresponde a arterias de tipo muscular con la siguiente estructura; 3 túnicas, en su túnica intima presenta un endotelio sostenido sobre una membrana basal, un subendotelio de tejido conectivo denso con fibras elásticas que en el límite se fenestrarán formando una lámina elástica interna bien definida, seguida de una túnica media compuesta por varias capas de células musculares lisas rodeadas de fibras elásticas y colágenas relativamente escasas y una túnica adventicia de tejido conectivo fibroelástico que posee vasa vasorum,,vasos linfático y nervios (Di Fiore, 2001; Ross,2007; Flores, 2015; Sobotta, 2014; Gartner, 2011)..
Red Capilar
Los capilares provendrán de las arborizaciones finales de las arteriolas, estos se van a encargar de unir las arteriolas a la vénulas, en este caso a las arterias y venas umbilicales , estructurado histológicamente por una sola capa de células endoteliales; epitelio simple de células planas asentado sobre una membrana basal que es continua y en su superficie exterior se encontrarán pericitos y estará rodeado a manera de armazón por una red de fibras reticulares que protegen de una ruptura al capilar.
Arterias Umbilicales
La arterias umbilicales se van a unir a las arterias iliacas internas, es por esto que son de tipo muscular, se van a encargar de llevar el flujo sanguíneo con metabolitos y desechos a través de la circulación útero placentaria con la siguiente estructura; 3 túnicas, en su túnica intima presenta un endotelio sostenido sobre una membrana basal, un subendotelio de tejido conectivo denso con fibras elásticas que en el límite se fenestrarán formando una lámina elástica interna bien definida, seguida de una túnica media compuesta por varias capas de células musculares lisas rodeadas de fibras elásticas y colágenas relativamente escasas y una túnica adventicia de tejido conectivo fibroelástico que posee vasa vasorum,,vasos linfático y nervios. (Di Fiore, 2001; Ross,2007; Flores, 2015; Sobotta, 2014; Gartner, 2011).
Vena Umbilical
Es una vena que se conecta directamente a la vena cava inferior , esta encargada de llevar sangre rica en nutrientes hacia la circulación fetal por esta función que debe desempeñar la estructura debe ser de gran calibre; histológicamente su túnica íntima presenta un endotelio; epitelio simple de células planas asentado en una membrana basal, su túnica media presenta una delgada capa de células musculares lisas y una túnica adventicia que presenta evaginaciones endoteliales que corresponderán a las válvulas venosas cuya función es ayudar en la circulación.
Bibliografía
Moore K., Persaud T. 9° Edición. (2013). “Embriología con Orientación Clínica”. Barcelona, España. Editorial Elsevier.
Gartner L., Hiatt J. 6° Edición. (2015). “Atlas en Color y Texto de Histología”. Madrid, España. Editorial Médica Panamericana.
Flores V. (2015). “Embriología Humana”. Madrid, España. Editorial Médica Panamericana.
Geneser F., Christensen E. 4° Edición. (2012). “Histología”. Madrid, España. Editorial Médica Panamericana.
Ross M. 7° Edición. (2016). “Histología. Texto y Atlas”. Barcelona, España. Editorial Wolters Kluwer.
Pró E. 1° Edicion (2012). “Anatomía Clínica”. Buenos Aires, Argentina. Editorial Medica Panamericana.
Jamain, A. (2011). Tratado Elemental de Anatomía Descriptiva y de Preparaciones Anatómicas. Valladolid, España: Editorial Maxtor
Welch, U. 2° Edición (2010). Histología del libro de texto de Sobotta. Madrid, España: Editorial Médica Panamericana.
González, J., Lalilla, J., Fabre, E., González, E. (2006) Obstetricia. Barcelona, España: Editorial Elsevier.
Botella, J., Clavero, J., Escudero, M., Gómez, E., Nogales, F., Pérez, J, F., Sanz, J. Fernández, J. (1993). Placenta Fisiología y Patología. Madrid, España: Editorial Diaz de Santos S.A.
Latarjer M., Ruiz Liard A. 4° Edición. (2005). “Anatomía Humana”. Editorial Médica Panamericana.
Di Fiore, M., Hilo, J. (2001). Histología de Di Fiore Texto y Atlas. Buenos Aires, Argentina: Editorial El Ateneo.
Eynard, A., Valentich, M., Rovasio, R. (2008). Histología y Embriología del ser humano Bases celulares y moleculares. Buenos Aires, Argentina: Editorial Médica Panamericana
Harris J., Ramsey E. (1966) The Morphology of Human Uteroplacental Vasculature. Washington, EEUU. Editorial: Carnegie Institution
Palomero, G., Vásquez, M., Vega, J., Naves, F., Rodríguez, G. (2000). Lecciones de Embriología. Oviedo, España: Servicio de publicaciones. Universidad de Oviedo
Pacheco J. (2006). Preeclampsia/eclampsia: Reto para el ginecoobstetra. Acta Med Per.
Recomendación
¿Sabías que la falsa autoría en la ciencia no solo roba méritos, sino que frena el progreso de la humanidad? Te invitamos a profundizar en este tema con nuestro ensayo: ‘El costo social de la falsa autoría en la ciencia’, donde exploramos cómo este fenómeno erosiona la confianza en el conocimiento y afecta a toda la sociedad. ¡Una lectura imprescindible para entender los desafíos de la ciencia actual!

¿Te gustaría conocer más sobre cómo impulsamos la innovación y el conocimiento desde Eñengi? Visita nuestra página y descubre cómo estamos transformando el futuro a través del e-learning. ¡Haz clic aquí y únete a nuestra comunidad de cambio!









Deja una respuesta
Lo siento, debes estar conectado para publicar un comentario.